
Ο ύπνος είναι ένα από τα πιο βασικά και μυστηριώδη φαινόμενα της ανθρώπινης ζωής. Ο Allan Rechtschaffen, πρωτοπόρος μελετητής του ύπνου, είχε πει ότι εάν ο ύπνος δεν είχε κάποια ζωτική λειτουργία για τον οργανισμό, τότε θα έπρεπε να θεωρηθεί ως το «μεγαλύτερο λάθος που έκανε ποτέ η εξέλιξη!» Πράγματι, ο ύπνος καταλαμβάνει περίπου το 1/3 της ζωής μας, αλλά παρά τις δεκαετίες έρευνας, οι λόγοι για τους οποίους κοιμόμαστε παραμένουν εν μέρει ασαφείς. Σε αυτό το άρθρο, θα εξετάσουμε τη σημασία του ύπνου, τις συνέπειες της στέρησής του, τις διαταραχές ύπνου και ειδικά την αϋπνία και τη σχέση της με την κατάθλιψη και τις αγχώδεις διαταραχές. Θα ολοκληρώσουμε με πρακτικές συμβουλές για την πολύπλευρη αντιμετώπιση των προβλημάτων ύπνου, που περιλαμβάνει φαρμακευτικές και ψυχοκοινωνικές παρεμβάσεις.
Γιατί Κοιμόμαστε; Οι Λειτουργίες του Ύπνου
Ο ύπνος δεν είναι απλώς μια κατάσταση ανάπαυσης, αλλά μια πολύπλοκη διαδικασία που εξυπηρετεί πολλαπλές λειτουργίες. Οι κύριοι λόγοι για τους οποίους κοιμόμαστε μπορούν να κατηγοριοποιηθούν ως εξής:
- Μεταβολικοί Λόγοι
Ο ύπνος εξυπηρετεί ανάγκες «μεταβολικής αποκατάστασης» του εγκεφάλου. Κατά τη διάρκεια του ύπνου, ο εγκέφαλος απομακρύνει ανεπιθύμητα μόρια, όπως τα πεπτίδια του β-αμυλοειδούς (η ουσία που συσσωρεύεται στη νόσο Alzheimer). Επιπλέον, γίνεται αναπλήρωση απαραίτητων ουσιών, όπως νευρομεταβιβαστές και πρωτεΐνες. Η συσσώρευση αδενοσίνης, που προέρχεται από τη διάσπαση του ATP (του ενεργειακού μορίου των κυττάρων), επάγει τον ύπνο ενεργοποιώντας πυρήνες του πρόσθιου υποθαλάμου. - Πληροφοριακοί Λόγοι
Ο ύπνος παίζει κρίσιμο ρόλο στη μνημονική λειτουργία. Κατά τον ύπνο, γίνεται ταξινόμηση, αποθήκευση και εκκαθάριση πληροφοριών που δημιουργήθηκαν κατά την εγρήγορση. Η σταθεροποίηση της μνήμης απαιτεί χρόνο και βιοσύνθεση νέων πρωτεϊνών, κάτι που είναι πιο εύκολο να συμβεί κατά τον ύπνο. Η διαδικασία της εκκαθάρισης είναι επίσης σημαντική, καθώς επιτρέπει στον εγκέφαλο να αποθηκεύσει νέες πληροφορίες κατά την εγρήγορση. - Φυλογενετικοί Λόγοι
Ο ύπνος εξυπηρετεί προσαρμοστικούς λόγους, μειώνοντας την κατανάλωση ενέργειας σε ώρες που δεν είναι δυνατή η αναζήτηση τροφής. Από την άλλη, μεγάλα ζώα όπως οι ελέφαντες κοιμούνται λιγότερο από τον άνθρωπο καθώς έχουν περισσότερες ανάγκες και είναι δύσκολο να κρυφτούν από τους θηρευτές τους, ενώ ζώα που δεν έχουν φυσικούς εχθρούς, όπως τα λιοντάρια, κοιμούνται έως και 20 ώρες την ημέρα.

Οι Συνέπειες της Έλλειψης Ύπνου
Η έλλειψη ύπνου μπορεί να έχει σοβαρές συνέπειες τόσο στη σωματική όσο και στην ψυχική υγεία. Οι κύριες επιπτώσεις περιλαμβάνουν:
- Σωματικές Συνέπειες
- Εξάντληση και κούραση: Η έλλειψη ύπνου οδηγεί σε σωματική εξάντληση και μειωμένη ενεργητικότητα.
- Διέγερση του αυτόνομου νευρικού συστήματος: Η στέρηση ύπνου μπορεί να προκαλέσει αύξηση της καρδιακής συχνότητας και της αρτηριακής πίεσης.
- Ανοσολογική καταστολή: Ο ύπνος είναι απαραίτητος για τη λειτουργία του ανοσοποιητικού συστήματος. Η έλλειψή του μπορεί να αυξήσει τον κίνδυνο λοιμώξεων και χρόνιων ασθενειών.
- Ψυχολογικές Συνέπειες
- Άγχος και ευερεθιστότητα: Η στέρηση ύπνου μπορεί να προκαλέσει αύξηση των επιπέδων άγχους και ευερεθιστότητας.
- Διαταραχές της προσοχής και της συγκέντρωσης: Η έλλειψη ύπνου επηρεάζει την ικανότητα συγκέντρωσης και λήψης αποφάσεων.
- Κακή Διάθεση: Τα προβλήματα ύπνου μπορεί να επιδεινώσουν τη διάθεση στη διάρκεια της ημέρας ή να συμβάλλουν σε ευμετάβλητη διάθεση.
- Κοινωνικές και Επαγγελματικές Συνέπειες
- Μειωμένη παραγωγικότητα: Η έλλειψη ύπνου μπορεί να οδηγήσει σε μειωμένη απόδοση στη δουλειά και σε αυξημένο κίνδυνο ατυχημάτων.
- Δυσκολία στις διαπροσωπικές σχέσεις: Η ευερεθιστότητα και οι διακυμάνσεις στη διάθεση μπορεί να επηρεάσουν αρνητικά τις σχέσεις.
Τα Ηλεκτροφυσιολογικά Στάδια του Ύπνου
Σε επίπεδο ηλεκτροφυσιολογικο, ο ύπνος δεν είναι μια ενιαία κατάσταση, αλλά αποτελείται από δύο κύριες φάσεις που εναλλάσσονται κάθε 90 λεπτά περίπου: τον ορθόδοξο ύπνο (non-REM) και τον παράδοξο ύπνο (REM).
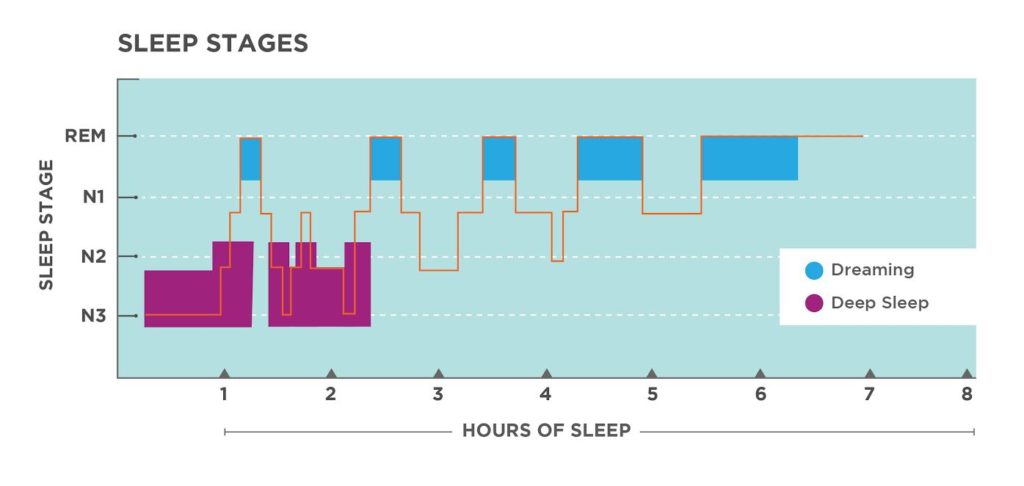
- Ορθόδοξος Ύπνος (NREM)
- Στάδιο N1: Ελαφρύς ύπνος, εύκολη αφύπνιση.
- Στάδιο N2: Ελαφρύς ύπνος με υπνικές άτρακτους και συμπλέγματα Κ.
- Στάδιο N3: Βαθύς ύπνος, χαρακτηρίζεται από βραδέα κύματα υψηλού δυναμικού.
- Παράδοξος Ύπνος (REM)
- Ταχείες οφθαλμικές κινήσεις, έντονα όνειρα.
- Η εγκεφαλική δραστηριότητα μοιάζει με αυτή της εγρήγορσης.
Καθώς προχωρά η νύχτα, ο βαθύς ύπνος (N3) μειώνεται, ενώ αυξάνεται ο χρόνος του REM ύπνου, ο οποίος καταλαμβάνει περίπου το 25% της συνολικής διάρκειας του ύπνου.
Η Αϋπνία: Ορισμός και Επιδημιολογία
Η αϋπνία ορίζεται ως η υποκειμενική δυσφορία με την ποσότητα ή την ποιότητα του ύπνου. Μπορεί να εκδηλωθεί ως δυσκολία στην έναρξη του ύπνου (αρχική αϋπνία), συχνές αφυπνίσεις κατά τη διάρκεια της νύχτας (ενδιάμεση αϋπνία) ή πρώιμη αφύπνιση χωρίς δυνατότητα επιστροφής στον ύπνο (τελική αϋπνία).
Σύμφωνα με μελέτες, η αϋπνία επηρεάζει έως και το 20% του γενικού πληθυσμού, με τον επιπολασμό να αυξάνεται σημαντικά σε άτομα άνω των 60 ετών. Στην Ελλάδα, σε μελέτη της ερευνητικής μας ομάδας (Skapinakis et al. 2013), ο επιπολασμός της κλινικά σημαντικής αϋπνίας είναι κοντά στο 11,5%, με υψηλότερα ποσοστά στις γυναίκες (13%) σε σύγκριση με τους άνδρες (9,5%).

Κλινική Σταδιοποίηση της Αϋπνίας
Η αϋπνία μπορεί να ταξινομηθεί ανάλογα με τον χρόνο εμφάνισής της:
- Αρχική Αϋπνία
- Αύξηση του χρόνου που απαιτείται για να κοιμηθεί κάποιος.
- Συνήθως οι περισσότεροι άνθρωποι κοιμούνται μέσα σε 30 λεπτά, αλλά σε περιπτώσεις αϋπνίας, αυτός ο χρόνος μπορεί να ξεπεράσει ακόμη και τις 2 ώρες.
- Ενδιάμεση Αϋπνία
- Συχνές αφυπνίσεις κατά τη διάρκεια της νύχτας.
- Η ποιότητα του ύπνου είναι κακή και η ποσότητα μειωμένη.
- Τελική Αϋπνία (Πρώιμη Αφύπνιση)
- Το άτομο ξυπνά νωρίς χωρίς δυνατότητα επιστροφής στον ύπνο.
- Συνήθως ο ασθενής ξυπνά 2-3 ώρες νωρίτερα από το συνηθισμένο.
Αϋπνία και Ψυχιατρικές Διαταραχές: Μια Σύνθετη Σχέση
Η αϋπνία και οι ψυχιατρικές διαταραχές συνδέονται με έναν πολύπλοκο και αμφίδρομο τρόπο. Η αϋπνία μπορεί να είναι τόσο σύμπτωμα όσο και παράγοντας που συμβάλλει στην ανάπτυξη ή επιδείνωση ψυχιατρικών διαταραχών. Αυτή η σχέση έχει μελετηθεί εκτενώς, και οι έρευνες δείχνουν ότι η αϋπνία είναι συχνά παρούσα σε πολλές ψυχιατρικές παθήσεις, όπως η κατάθλιψη, οι αγχώδεις διαταραχές, η διπολική διαταραχή και οι ψυχωτικές διαταραχές.
Αϋπνία και Κατάθλιψη
Η σχέση μεταξύ αϋπνίας και κατάθλιψης είναι μια από τις πιο μελετημένες και σημαντικές. Η αϋπνία είναι ένα από τα κύρια συμπτώματα της κατάθλιψης, με έρευνες να δείχνουν ότι έως και το 90% των ατόμων με κατάθλιψη αντιμετωπίζουν προβλήματα ύπνου. Η αϋπνία στη κατάθλιψη μπορεί να εκδηλωθεί ως δυσκολία στην έναρξη του ύπνου (αρχική αϋπνία), συχνές αφυπνίσεις κατά τη διάρκεια της νύχτας (ενδιάμεση αϋπνία) ή πρώιμη αφύπνιση χωρίς δυνατότητα επιστροφής στον ύπνο (τελική αϋπνία). Η πρώιμη αφύπνιση ειδικά είναι ένα χαρακτηριστικό σύμπτωμα της κατάθλιψης και συχνά συνδέεται με βαριά διάθεση ήδη από τις πρώτες ώρες της ημέρας. Συχνά αποτελεί ένδειξη ότι θα χρειαστεί κάποια βιολογική θεραπεία (φάρμακο) για να αντιμετωπιστεί η κατάθλιψη, όταν μάλιστα συνοδεύεται και από διαταραχές της όρεξης
Επιπλέον, η αϋπνία μπορεί να είναι ένας παράγοντας κινδύνου για την ανάπτυξη κατάθλιψης. Μελέτες της ερευνητικής μας ομάδας (Skapinakis P et al. “Sleep disturbances and depressive symptoms: an investigation of their longitudinal association in a representative sample of the UK general population”. Psychol Med. 2013) έχουν δείξει ότι άτομα με χρόνια αϋπνία έχουν υψηλότερη πιθανότητα να αναπτύξουν κατάθλιψη σε σχέση με εκείνα που δεν αντιμετωπίζουν προβλήματα ύπνου. Η στέρηση ύπνου μπορεί να οδηγήσει σε διαταραχές στη ρύθμιση των συναισθημάτων, μειωμένη ανθεκτικότητα στο στρες και αυξημένη ευαισθησία σε αρνητικά συναισθήματα, όλα τα οποία μπορούν να συμβάλλουν στην ανάπτυξη κατάθλιψης.
Η ύπαρξη τελικής αϋπνίας στην κατάθλιψη είναι μια ένδειξη ότι μπορεί να απαιτείται ιατρική αντιμετώπιση με κάποιο φάρμακο. Επίσης, παρατεινόμενη αϋπνία μπορεί να δράσει ως παράγοντας κινδύνου για εμφάνιση κατάθλιψης
Πέτρος Σκαπινάκης
Αϋπνία και Αγχώδεις Διαταραχές
Οι αγχώδεις διαταραχές, όπως η διαταραχή γενικευμένου άγχους, η διαταραχή πανικού και οι φοβικές διαταραχές, συχνά συνυπάρχουν με την αϋπνία. Η αϋπνία μπορεί να εντείνει τα συμπτώματα του άγχους, δημιουργώντας έναν φαύλο κύκλο όπου το άγχος επιδεινώνει τον ύπνο και η έλλειψη ύπνου αυξάνει το άγχος. Στην διαταραχή γενικευμένου άγχους, η αϋπνία μπορεί να εκδηλωθεί ως δυσκολία στην έναρξη του ύπνου λόγω της υπερδιέγερσης και της αδυναμίας να χαλαρώσει το άτομο. Στην διαταραχή πανικού, οι αφυπνίσεις κατά τη διάρκεια της νύχτας μπορεί να συνοδεύονται από κρίσεις πανικού, γεγονός που επιδεινώνει περαιτέρω την ποιότητα του ύπνου.
Αϋπνία και Διαταραχή Γενικευμένου Άγχους (GAD):Μια Σημαντική Σχέση

Η Διαταραχή Γενικευμένου Άγχους (GAD) είναι μια από τις πιο συχνές ψυχιατρικές διαταραχές και μία από τις κύριες αιτίες της χρόνιας αϋπνίας. Τα άτομα με GAD αντιμετωπίζουν συνεχές και υπερβολικό άγχος για καθημερινές καταστάσεις, το οποίο συχνά οδηγεί σε δυσκολίες στον ύπνο. Η αϋπνία στη GAD μπορεί να εκδηλωθεί ως δυσκολία στην έναρξη του ύπνου, συχνές αφυπνίσεις κατά τη διάρκεια της νύχτας ή πρώιμη αφύπνιση χωρίς δυνατότητα επιστροφής στον ύπνο. Η αντιμετώπιση της GAD, ιδιαίτερα με τη χρήση SSRIs (Selective Serotonin Reuptake Inhibitors) και SNRIs που λαμβάνονται το πρωί, μπορεί να οδηγήσει σε σημαντική βελτίωση ή ακόμα και στην οριστική επίλυση της αϋπνίας το βράδυ, χωρίς την ανάγκη για χρήση άλλων, δυνητικά εθιστικών φαρμάκων, όπως οι βενζοδιαζεπίνες (π.χ. lexotanil, tavor, xanax), που χάνουν τη δράση τους εάν λαμβάνονται καθημερινά.
Η Σχέση μεταξύ GAD και Αϋπνίας
Η GAD και η αϋπνία συνδέονται με έναν αμφίδρομο τρόπο. Το άγχος μπορεί να εμποδίσει τον ύπνο, ενώ η έλλειψη ύπνου μπορεί να εντείνει τα συμπτώματα του άγχους, δημιουργώντας έναν φαύλο κύκλο που επιδεινώνει και τις δύο καταστάσεις. Οι κύριοι μηχανισμοί που συνδέουν την GAD με την αϋπνία περιλαμβάνουν:
- Υπερδιέγερση του Νευρικού Συστήματος:
Το άγχος ενεργοποιεί το συμπαθητικό νευρικό σύστημα, αυξάνοντας την καρδιακή συχνότητα, την αρτηριακή πίεση και τα επίπεδα της κορτιζόλης, γεγονότα που εμποδίζουν την χαλάρωση και τον ύπνο. - Αρνητικές Σκέψεις και Ανησυχίες:
Τα άτομα με GAD συχνά εμπλέκονται σε αρνητικές σκέψεις και ανησυχίες πριν τον ύπνο, γεγονός που καθιστά δύσκολη την έναρξη ή τη διατήρηση του ύπνου. - Διαταραχή των Κιρκαδιανών Ρυθμών:
Το χρόνιο άγχος μπορεί να διαταράξει τους κιρκαδιανούς ρυθμούς, οδηγώντας σε ακανόνιστο πρόγραμμα ύπνου και εγρήγορσης.
Η Αντιμετώπιση της GAD και η Βελτίωση της Αϋπνίας
Η αντιμετώπιση της GAD είναι κρίσιμη για τη βελτίωση της αϋπνίας. Μία από τις πιο αποτελεσματικές και ασφαλείς μεθόδους αντιμετώπισης της GAD είναι η χρήση SSRIs και SNRIs, αντικαταθλιπτικών φαρμάκων τα οποία όμως έχουν ένδειξη και στις αγχώδεις διαταραχές. Τα SSRIs, όπως η σερτραλίνη, η εσιταλοπράμη και η φλουοξετίνη, ή τα SNRIs (όπως η βενλαφαξίνη και η ντουλοξετίνη) χορηγούνται συνήθως το πρωί και έχουν αποδειχθεί ιδιαίτερα αποτελεσματικά στη μείωση των συμπτωμάτων του άγχους και στη βελτίωση της ποιότητας του ύπνου. Τα φάρμακα αυτά δεν συνηθίζονται από τον οργανισμό και δεν χάνουν το αποτέλεσμα τους. Είναι επίσης ασφαλή και για πιο μακροχρόνια χορήγηση. Το αποτέλεσμά τους στην αϋπνία δεν είναι άμεσο (απαιτούν κάποιες εβδομάδες χρήσης), αλλά είναι σταθερό και μακροπρόθεσμο. Σε ασθενείς που η αϋπνία τους οφείλεται σε GAD αποτελούν την καλύτερη επιλογή.
Εφόσον έχετε επιμένοντα προβλήματα με GAD που προκαλούν την αυπνία σας, τότε μπορείτε να επισκεφθείτε έναν εξειδικευμένο ψυχίατρο για να συζητήσετε το θέμα μαζί του.
Επιπλέον, η αϋπνία μπορεί να αυξήσει τον κίνδυνο ανάπτυξης αγχώδων διαταραχών. Η στέρηση ύπνου μπορεί να οδηγήσει σε αυξημένη ευαισθησία στο στρες και σε μειωμένη ικανότητα αντιμετώπισης των καθημερινών προκλήσεων, γεγονός που μπορεί να προκαλέσει ή να επιδεινώσει τα συμπτώματα του άγχους.
Προβλήματα ύπνου και Διπολική Διαταραχή
Στη διπολική διαταραχή, τα προβλήματα με τον ύπνο μπορεί να είναι ένα πρόδρομο σύμπτωμα της υποτροπής, ειδικά κατά τη φάση της μανίας ή της υπομανίας. Τα άτομα με διπολική διαταραχή συχνά αναφέρουν μειωμένη ανάγκη για ύπνο κατά τις φάσεις της μανίας, χωρίς να νιώθουν κούραση ή δυσφορία. Αυτή η μειωμένη ανάγκη για ύπνο μπορεί να οδηγήσει σε επιδείνωση των συμπτωμάτων της μανίας, όπως υπερδιέγερση, αυξημένη ενεργητικότητα και παρορμητική συμπεριφορά. Να σημειωθεί εδώ ότι στην περίπτωση αυτή δεν έχουμε λοιπόν αϋπνία αλλά μειωμένη ανάγκη για ύπνο.
Από την άλλη πλευρά, κατά τη φάση της κατάθλιψης, η αϋπνία μπορεί να είναι παρούσα και να συμβάλει στην επιδείνωση της διάθεσης και της ενέργειας. Η διαχείριση των προβλημάτων ύπνου στη διπολική διαταραχή είναι κρίσιμη για την πρόληψη των υποτροπών και τη βελτίωση της ποιότητας ζωής των ασθενών.
Αϋπνία και Ψυχωτικές Διαταραχές
Στις ψυχωτικές διαταραχές, όπως η σχιζοφρένεια, η αϋπνία μπορεί να είναι ένα από τα πρώτα συμπτώματα που εμφανίζονται πριν από την έναρξη της ψύχωσης. Η ολική αϋπνία, δηλαδή η πλήρης απώλεια του ύπνου για περισσότερες από 48 ώρες, μπορεί να είναι ένα σημάδι οξέος ψυχωτικού επεισοδίου. Η έλλειψη ύπνου μπορεί να οδηγήσει σε επιδείνωση των ψυχωτικών συμπτωμάτων, όπως παραληρήματα, ψευδαισθήσεις και γνωστικές δυσλειτουργίες.
Επιπλέον, η αϋπνία μπορεί να αυξήσει τον κίνδυνο ανάπτυξης ψυχωτικών διαταραχών σε άτομα με προδιάθεση. Η έλλειψη ύπνου μπορεί να διαταράξει τη νευροχημική ισορροπία του εγκεφάλου, οδηγώντας σε αυξημένη ευαισθησία σε ψυχωτικά επεισόδια.
Αϋπνία και Αλκοόλ
Η χρήση αλκοόλ συχνά συσχετίζεται με διαταραχές ύπνου. Ενώ το αλκοόλ μπορεί να βοηθήσει στην έναρξη του ύπνου, διαταράσσει την ποιότητα του, οδηγώντας σε άστατο ύπνο και συχνές αφυπνίσεις. Η αντιμετώπιση της αϋπνίας σε ασθενείς που καταναλώνουν αλκοόλ πρέπει να ξεκινά με τη διαχείριση της χρήσης αλκοόλ.
Αϋπνία στους Ηλικιωμένους
Η αϋπνία είναι μια από τις πιο συχνές διαταραχές ύπνου στους ηλικιωμένους, με έρευνες να δείχνουν ότι έως και το 20% των ατόμων άνω των 65 ετών αντιμετωπίζουν προβλήματα ύπνου. Η αϋπνία στους ηλικιωμένους δεν είναι απλώς μια διαταραχή ύπνου, αλλά ένα σύμπλοκο φαινόμενο που σχετίζεται με φυσιολογικές αλλαγές στον ύπνο, χρόνιες ασθένειες, ψυχολογικούς παράγοντες και κοινωνικές συνθήκες.
Α. Φυσιολογικές Αλλαγές στον Ύπνο με την Ηλικία
Με την πάροδο της ηλικίας, η αρχιτεκτονική του ύπνου αλλάζει, γεγονός που συμβάλλει στην εμφάνιση αϋπνίας. Οι κύριες φυσιολογικές αλλαγές περιλαμβάνουν:
- Μείωση του Βαθέος Ύπνου (Στάδιο N3):
Ο βαθύς ύπνος, που είναι κρίσιμος για τη σωματική και ψυχική ανάκαμψη, μειώνεται σημαντικά με την ηλικία. Αυτό οδηγεί σε ελαφρύτερο και λιγότερο αναζωογονητικό ύπνο. - Αύξηση των Αφυπνίσεων:
Οι ηλικιωμένοι τείνουν να ξυπνούν συχνά κατά τη διάρκεια της νύχτας, είτε λόγω φυσιολογικών αλλαγών στον ύπνο, είτε λόγω άλλων παραγόντων, όπως η ανάγκη για ούρηση ή ο μυοσκελετικός πόνος. - Μείωση της Συνολικής Διάρκειας Ύπνου:
Πολλοί ηλικιωμένοι κοιμούνται λιγότερο από 6-7 ώρες την ημέρα, κάτι που μπορεί να οφείλεται σε φυσιολογικές αλλαγές στους κιρκαδιανούς ρυθμούς.
Αυτές οι αλλαγές είναι φυσιολογικές, αλλά μπορούν να δημιουργήσουν την εντύπωση αϋπνίας, ειδικά όταν οι ηλικιωμένοι συγκρίνουν τον τωρινό τους ύπνο με αυτόν της νεαρής τους ηλικίας.
Β. Παράγοντες που Συμβάλλουν στην Αϋπνία στους Ηλικιωμένους
Εκτός από τις φυσιολογικές αλλαγές, πολλοί άλλοι παράγοντες μπορούν να συμβάλλουν στην αϋπνία στους ηλικιωμένους:
- Χρόνιες Ασθένειες:
- Πόνος: Οι χρόνιες παθήσεις, όπως η αρθρίτιδα και οι μυοσκελετικοί πόνου, μπορούν να εμποδίσουν τον ύπνο.
- Αναπνευστικές Παθήσεις: Η χρόνια αποφρακτική πνευμονοπάθεια (COPD) και η άπνοια κατά τον ύπνο μπορούν να προκαλέσουν συχνές αφυπνίσεις.
- Νευρολογικές Παθήσεις: Η νόσος Alzheimer και η νόσος Πάρκινσον συχνά συνοδεύονται από διαταραχές ύπνου.
- Ψυχολογικοί Παράγοντες:
- Κατάθλιψη και Άγχος: Οι ψυχικές διαταραχές είναι συχνές στους ηλικιωμένους και μπορούν να προκαλέσουν ή να επιδεινώσουν την αϋπνία.
- Μοναξιά: Η κοινωνική απομόνωση και η μοναξιά μπορούν να αυξήσουν το άγχος και να επηρεάσουν αρνητικά τον ύπνο.
- Φάρμακα:
Πολλά φάρμακα που χρησιμοποιούνται από τους ηλικιωμένους, όπως τα διουρητικά, οι βήτα-αναστολείς και άλλα μπορούν να επηρεάσουν τον ύπνο. - Κοινωνικοί Παράγοντες:
- Αδράνεια: Η έλλειψη φυσικής δραστηριότητας μπορεί να οδηγήσει σε δυσκολίες στον ύπνο.
- Αλλαγές στον Κιρκαδιανό Ρυθμό: Η έλλειψη έκθεσης στο φυσικό φως και η απουσία καθημερινής ρουτίνας μπορούν να διαταράξουν τον κιρκαδιανό ρυθμό.
Γ. Επιπτώσεις της Αϋπνίας στους Ηλικιωμένους
Η αϋπνία στους ηλικιωμένους μπορεί να έχει σοβαρές επιπτώσεις στην ποιότητα ζωής και την υγεία:
- Σωματικές Επιπτώσεις:
- Αύξηση του Κινδύνου για Πτώσεις: Η έλλειψη ύπνου μπορεί να οδηγήσει σε ζάλη και μειωμένη ισορροπία, αυξάνοντας τον κίνδυνο πτώσεων.
- Επιδείνωση Χρόνιων Ασθενειών: Η αϋπνία μπορεί να επιδεινώσει παθήσεις όπως η υπέρταση και ο διαβήτης.
- Ψυχολογικές Επιπτώσεις:
- Κατάθλιψη και Άγχος: Η αϋπνία μπορεί να αυξήσει τον κίνδυνο ψυχικών διαταραχών.
- Μειωμένη Γνωστική Λειτουργία: Η έλλειψη ύπνου μπορεί να οδηγήσει σε προβλήματα μνήμης και συγκέντρωσης.
- Κοινωνικές Επιπτώσεις:
- Μειωμένη Συμμετοχή σε Κοινωνικές Δραστηριότητες: Η κούραση και η έλλειψη ενέργειας μπορούν να περιορίσουν την κοινωνική ζωή των ηλικιωμένων.
Αντιμετώπιση των Προβλημάτων Ύπνου
Η αντιμετώπιση της αϋπνίας απαιτεί μια προσεκτική και ολιστική αξιολόγηση όλων των αιτιολογικών παραγόντων που έχουν συμβάλλει στην ανάπτυξη και διαιώνισή της. Η αϋπνία δεν είναι πάντα ένα αυτόνομο πρόβλημα, αλλά συχνά αποτελεί συνοδό σύμπτωμα μιας ευρύτερης ψυχολογικής ή σωματικής διαταραχής. Για αυτόν τον λόγο, είναι σημαντικό να γίνει μια διεξοδική διάγνωση και αξιολόγηση όλων των συνοδών προβλημάτων του ασθενούς, τόσο των σωματικών/παθολογικών όσο και των προβλημάτων που σχετίζονται με την ψυχική υγεία. Μόνο έτσι μπορεί να επιτευχθεί μια αποτελεσματική και μακροπρόθεσμη λύση.
Βασικές Αρχές Αντιμετώπισης της Αϋπνίας
Η αντιμετώπιση της αϋπνίας γίνεται με έναν συνδυασμό βιολογικών και ψυχοκοινωνικών παρεμβάσεων, οι οποίες στοχεύουν τόσο στην άμεση ανακούφιση όσο και στην αντιμετώπιση των βαθύτερων αιτιών του προβλήματος. Οι βασικές αρχές της αντιμετώπισης περιλαμβάνουν τα ακόλουθα βήματα:
- Λεπτομερές ιατρικό και ψυχιατρικό ιστορικό
- Διαγνωστική αξιολόγηση (Κύρια Διάγνωση – Συννοσηρές διαταραχές που μπορεί να συμβάλλουν στην αϋπνία)
- Διερεύνηση της χρησιμότητας βιολογικών μέσων (φαρμάκων) για την βραχυπρόθεσμη ανακούφιση (λίγες εβδομάδες)
- Διερεύνηση της χρησιμότητας βιολογικών μέσων (φαρμάκων) για τη μακροπρόθεσμη ή ριζική αντιμετώπιση
- Ενσωμάτωση στο θεραπευτικό πλάνο των ψυχοκοινωνικών παρεμβάσεων που απαιτούνται (μέτρα υγιεινής ύπνου, πιο ειδικές παρεμβάσεις / CBT-I)
- Αξιολόγηση των αποτελεσμάτων και ανάλογη τροποποίηση
- Λεπτομερές Ιατρικό και Ψυχιατρικό Ιστορικό
Το πρώτο βήμα είναι η συλλογή ενός λεπτομερούς ιατρικού και ψυχιατρικού ιστορικού. Αυτό περιλαμβάνει:
- Την εξέταση των συμπτωμάτων της αϋπνίας (π.χ. δυσκολία στην έναρξη του ύπνου, συχνές αφυπνίσεις, πρωινή αφύπνιση).
- Την αναγνώριση των αιτιολογικών παραγόντων, όπως στρες, άγχος, κατάθλιψη, χρόνιες ασθένειες ή χρήση ουσιών (π.χ. καφεΐνη, αλκοόλ).
- Την αξιολόγηση του ιστορικού του ύπνου του ασθενούς, συμπεριλαμβανομένων των συνηθειών ύπνου και του περιβάλλοντος ύπνου.
- Διαγνωστική Αξιολόγηση
Η διαγνωστική αξιολόγηση στοχεύει στην αναγνώριση της κύριας διάγνωσης και των συνοδών παθήσεων που μπορεί να συμβάλλουν στην αϋπνία. Αυτή περιλαμβάνει:
- Την εξέταση για ψυχιατρικές διαταραχές, όπως κατάθλιψη, διαταραχή γενικευμένου άγχους (GAD) ή διαταραχή πανικού.
- Την εξέταση για σωματικές παθήσεις, όπως σύνδρομο άπνοιας κατά τον ύπνο, χρόνιος πόνος ή ενδοκρινικές διαταραχές.
- Την αξιολόγηση της χρήσης φαρμάκων που μπορεί να επηρεάζουν τον ύπνο (π.χ. διουρητικά, βήτα-αναστολείς κλπ).
- Βραχυπρόθεσμη Αντιμετώπιση με Φάρμακα
Σε περιπτώσεις έντονης αϋπνίας, μπορεί να χρειαστεί η χρήση βιολογικών μέσων (φαρμάκων) για την βραχυπρόθεσμη ανακούφιση. Αυτή περιλαμβάνει:
- Βενζοδιαζεπίνες: Χρησιμοποιούνται για σύντομες περιόδους (2-4 εβδομάδες) για τη γρήγορη ανακούφιση της αϋπνίας. Η χρήση τους πρέπει να γίνεται με προσοχή για την αποφυγή εξάρτησης και ανεκτικότητας. Τυπικά φάρμακα είναι το lexotanil, tavor, xanax κλπ. Στο πλαίσιο παρακάτω δίνονται λεπτομερείς πληροφορίες για την ορθολογική τους χρήση.
- Ζ-υπνωτικά (Z-drugs): Όπως η ζολπιδέμη (π.χ. stilnox) και η ζοπικλόνη (π.χ. imovane), τα οποία έχουν παρόμοια αποτελέσματα με τις βενζοδιαζεπίνες αλλά με λιγότερες παρενέργειες. Ισχύουν όμως και γι’αυτά οι σχετικές προφυλάξεις που αναφέρονται παρακάτω για τις βενζοδιαζεπίνες.
- Αντισταμινικά φάρμακα: Διάφορα φάρμακα έχουν ισχυρές αντισταμινικές δράσεις στο Κεντρικό Νευρικό Σύστημα με αποτέλεσμα να επάγουν τον ύπνο. Τα φάρμακα αυτά θεωρούνται γενικά ασφαλή και δεν προκαλούν εξάρτηση ή ανοχή. Για το λόγο αυτό, σε πολλές χώρες (αλλά όχι στην Ελλάδα) διατίθενται στα ράφια των supermarkets. Στην Ελλάδα έχουμε διάφορα φάρμακα που έχουν τέτοια αντισταμινική δράση (π.χ. μιρταζαπίνη, κουετιαπίνη, atarax) και οι γιατροί συχνά τα χρησιμοποιούν ως υπνωτικά / ηρεμιστικά συνήθως για βραχύ χρόνο και σε χαμηλές δόσεις. Το μειονέκτημα των αντισταμινικών είναι ότι η υπνωτική τους δράση είναι ιδιοσυγκρασιακή, δηλαδή σε κάποιους ασθενείς μπορεί να προκαλείται ισχυρή καταστολή, σε κάποιους να μην λειτουργούν, ενώ σε άλλους λειτουργούν άριστα. Για το λόγο αυτό συνιστάται η προσεκτική χορήγηση και η έναρξη πάντα με χαμηλή δόση. Εάν δεν γίνονται ανεκτά πρέπει να κόβονται. Τα αντισταμινικά είναι επίσης φάρμακα που αυξάνουν την όρεξη και για το λόγο αυτό όσοι τα παίρνουν πρέπει να είναι προσεκτικοί και να ελέγχουν τακτικά το βάρος τους. Προσοχή χρειάζεται η χρήση τους σε ηλικιωμένους, ειδικά κατά την έναρξη, διότι η καταστολή μπορεί να οδηγήσει σε πτώση, ειδικά όταν ο ασθενής σηκώνεται το βράδυ από το κρεβάτι.
- Μελατονίνη: Χρησιμοποιείται για τη βελτίωση της ποιότητας του ύπνου, ειδικά σε άτομα με διαταραχές του κιρκαδιανού ρυθμού.
Βραχυπρόθεσμη αντιμετώπιση της αϋπνίας με "υπνωτικά" φάρμακα
Οι βενζοδιαζεπίνες είναι μια κατηγορία φαρμάκων που χρησιμοποιούνται ευρέως για τη βραχυπρόθεσμη αντιμετώπιση της αϋπνίας λόγω της γρήγορης και αποτελεσματικής δράσης τους. Είναι ιδιαίτερα χρήσιμες σε περιπτώσεις έντονης αϋπνίας που επηρεάζει σημαντικά την ποιότητα ζωής του ασθενούς, όπως κατά τη διάρκεια περιόδων έντονου στρες, ψυχολογικών κρίσεων ή μετά από τραυματικά γεγονότα. Ωστόσο, η χρήση τους απαιτεί προσοχή λόγω του κινδύνου εξάρτησης και της ανάπτυξης ανοχής. Παρόμοια άλλα όχι ταυτόσημα φάρμακα είναι αυτά της κατηγορίας “Z”, όπως η ζολπιδέμη και η ζοπικλόνη. Μερικές φορές στην κλινική πράξη χρησιμοποιούμε πρώτα αυτά για την βραχυπρόθεσμη αντιμετώπιση της αϋπνίας και εάν δεν έχουν αποτέλεσμα θα συστήσουμε μια βενζοδιαζεπίνη για λίγες εβδομάδες χρήσης ή για περιστασιακή / ασυνεχή και όχι καθημερινή χρήση.
Γιατί λειτουργούν οι Βενζοδιαζεπίνες;
Οι βενζοδιαζεπίνες ενισχύουν τη δράση του GABA, του κύριου ανασταλτικού νευρομεταβιβαστή στον εγκέφαλο. Αυτό οδηγεί σε χαλάρωση, μείωση του άγχους και επιτάχυνση της έναρξης του ύπνου. Λόγω της γρήγορης δράσης τους, οι βενζοδιαζεπίνες μπορούν να προσφέρουν άμεση ανακούφιση σε άτομα που αντιμετωπίζουν σοβαρή αϋπνία.
Πότε Χρησιμοποιούνται οι Βενζοδιαζεπίνες;
Οι βενζοδιαζεπίνες συνιστώνται μόνο για βραχυπρόθεσμη χρήση, συνήθως για 2-4 εβδομάδες. Οι κύριες ενδείξεις για τη χρήση τους περιλαμβάνουν:
- Έντονη και Επίμονη Αϋπνία: Όταν η αϋπνία είναι τόσο σοβαρή που εμποδίζει τη λειτουργία του ασθενούς κατά τη διάρκεια της ημέρας.
- Σύντομες Περίοδοι Στρες ή Κρίσης: Όταν η αϋπνία προκαλείται από σύντομες περιόδους στρες, όπως μετά από ένα τραυματικό γεγονός ή κατά τη διάρκεια μιας κρίσιμης περιόδου.
- Πριν από Επεμβάσεις ή Ιατρικές Εξετάσεις: Όταν ο ασθενής αντιμετωπίζει άγχος ή αϋπνία πριν από μια επέμβαση ή εξέταση.
Η χρήση των βενζοδιαζεπινών συνοδεύεται από σημαντικούς κινδύνους και παρενέργειες, οι οποίες πρέπει να λαμβάνονται υπόψη:
Εξάρτηση: Η μακροχρόνια χρήση των βενζοδιαζεπινών μπορεί να οδηγήσει σε εξάρτηση, με αποτέλεσμα το άτομο εάν δεν λάβει το φάρμακο να έχει συμπτώματα στέρησης.
Ανοχή: Με την πάροδο του χρόνου, το σώμα μπορεί να αναπτύξει ανεκτικότητα στις βενζοδιαζεπίνες, απαιτώντας υψηλότερες δόσεις για την ίδια επίδραση.
Συμπτώματα Στέρησης: Η απότομη διακοπή των βενζοδιαζεπινών μπορεί να προκαλέσει συμπτώματα στέρησης, όπως άγχος, τρόμο, ευερεθιστότητα.
Παρενέργειες: Οι βενζοδιαζεπίνες μπορούν να προκαλέσουν παρενέργειες όπως υπνηλία κατά τη διάρκεια της ημέρας, ζάλη, μειωμένη συγκέντρωση και απώλεια μνήμης.
Είναι σημαντικό να τονίσουμε εδώ ότι οι περισσότεροι άνθρωποι που θα λάβουν βενζοδιαζεπίνες υπό ιατρική παρακολούθηση, είτε για λίγες εβδομάδες είτε περιστασιακά, δεν θα αντιμετωπίσουν κάποιο ιδιαίτερο πρόβλημα ούτε διατρέχουν κινδύνους από την χρήση τους (με τον ίδιο τρόπο που κάποιος άνθρωπος που πίνει ένα ποτήρι κρασί περιστασιακά δεν θα αποκτήσει προφανώς πρόβλημα αλκοολισμού). Είναι όμως σημαντικό να τηρούνται οι ιατρικές οδηγίες. Παρακάτω δίνονται μερικές χρήσιμες συμβουλές για την ασφαλή τους χρήση.
Συμβουλές για την Ασφαλή Χρήση των Βενζοδιαζεπινών
Για να εξασφαλιστεί η ασφαλής χρήση των βενζοδιαζεπινών, οι ασθενείς πρέπει να ακολουθούν τις ακόλουθες συμβουλές:
- Χρήση για σύντομο χρονικό διάστημα: Οι βενζοδιαζεπίνες πρέπει να χρησιμοποιούνται μόνο για 2-4 εβδομάδες, εκτός αν ο γιατρός συνταγογραφήσει διαφορετικά.
- Αποφυγή καθημερινής χρήσης: Η καθημερινή χρήση των βενζοδιαζεπινών πρέπει να αποφεύγεται. Μια πρακτική που μπορεί να βοηθήσει είναι η περιοδική χρήση, όπως 2-3 φορές την εβδομάδα, όχι όμως σε διαδοχικές νύχτες.
- Ακολουθήστε τις οδηγίες του γιατρού: Χρησιμοποιήστε τα φάρμακα ακριβώς όπως τα έχει συνταγογραφήσει ο γιατρός και μην αυξήσετε τη δόση χωρίς συμβουλή.
- Συνδυάστε με αλλες μεθόδους: Χρησιμοποιήστε τις βενζοδιαζεπίνες σε συνδυασμό με άλλες μεθόδους βελτίωσης του ύπνου, όπως η γνωστική συμπεριφορική θεραπεία για την αϋπνία (CBT-I) και οι αλλαγές στον τρόπο ζωής.
- Παρακολουθήστε τις παρενέργειες: Εάν αντιμετωπίζετε παρενέργειες, όπως υπνηλία κατά τη διάρκεια της ημέρας ή ζάλη, επικοινωνήστε με τον γιατρό σας.
Να έχετε υπόψη ότι οι βενζοδιαζεπίνες είναι χρήσιμα και ασφαλή φάρμακα στην Ιατρική, όταν όμως ακολουθούνται οι ιατρικές οδηγίες (όπως άλλωστε και με όλα τα φάρμακα).
- Μακροπρόθεσμη ή Ριζική Αντιμετώπιση
Για τη μακροπρόθεσμη αντιμετώπιση της αϋπνίας, η χρήση φαρμάκων όπως τα SSRIs και τα SNRIs μπορεί να είναι σημαντική, ιδιαίτερα όταν η πρωταρχική αιτία της αϋπνίας είναι η κατάθλιψη και η διαταραχή γενικευμένου άγχους. Φάρμακα που χρησιμοποιούνται είναι η σερτραλίνη και η εσκιταλοπράμη (SSRIs), η βενλαφαξίνη και η ντουλοξετίνη (SNRIs). Τα πλεονεκτήματα αυτών των φαρμάκων έναντι των υπνωτικών, όταν συνυπάρχουν άλλες παθήσεις είναι προφανή: θεραπεύουν την αιτία της αϋπνίας και όχι απλώς το σύμπτωμα, δεν προκαλούν εθισμό ή ανοχή, είναι συνήθως πολύ καλά ανεκτά. Τα μειονεκτήματα είναι η καθυστερημένη έναρξη δράσης (κάποιες εβδομάδες) και η απουσία αποτελέσματος εάν η αϋπνία δεν οφείλεται σε κατάθλιψη ή αγχώδεις διαταραχές.
- Ενσωμάτωση Ψυχοκοινωνικών Παρεμβάσεων
Οι ψυχοκοινωνικές παρεμβάσεις αποτελούν σημαντικό στοιχείο της μακροπρόθεσμης αντιμετώπισης της αϋπνίας. Αυτές περιλαμβάνουν:
Μέτρα Υγιεινής Ύπνου:
- Καθιέρωση τακτικού προγράμματος ύπνου και έγερσης.
- Δημιουργία ενός ήρεμου περιβάλλοντος ύπνου (σκοτάδι, ησυχία, άνετη θερμοκρασία).
- Αποφυγή καφεΐνης, αλκοόλ και κινητών/οθονών πριν τον ύπνο.
Δώδεκα Συμβουλές για Καλό Ύπνο

- Διατηρήστε ένα σταθερό πρόγραμμα ύπνου: Να ξυπνάτε και να κοιμάστε περίπου την ίδια ώρα κάθε μέρα, ακόμα και τα Σαββατοκύριακα, για να διατηρήσετε σταθερό το βιολογικό σας ρυθμό.
- Δημιουργήστε ένα χαλαρωτικό τελετουργικό πριν τον ύπνο: Αποφύγετε τα ηλεκτρονικά, κάντε ένα ζεστό μπάνιο ή διαβάστε ένα βιβλίο για να προετοιμάσετε το σώμα και το μυαλό σας για ύπνο.
- Φροντίστε το υπνοδωμάτιό σας να είναι σκοτεινό, ήσυχο και δροσερό: Η μελατονίνη, η ορμόνη του ύπνου, παράγεται στο σκοτάδι!
- Αποφύγετε την καφεΐνη και το αλκοόλ πριν τον ύπνο: Η καφεΐνη μπορεί να σας κρατήσει ξύπνιους, ενώ το αλκοόλ μπορεί να διαταράξει τον ύπνο σας αργότερα τη νύχτα.
- Ασκηθείτε τακτικά, αλλά όχι πολύ κοντά στην ώρα του ύπνου: Η άσκηση μπορεί να βελτιώσει τον ύπνο, αλλά η άσκηση πολύ κοντά στην ώρα του ύπνου μπορεί να σας ενεργοποιήσει.
- Αποφύγετε τα βαριά γεύματα πριν τον ύπνο: Η πέψη μπορεί να διαταράξει τον ύπνο σας.
- Εκτεθείτε στο φως του ήλιου κατά τη διάρκεια της ημέρας: Αυτό βοηθά στη ρύθμιση του κιρκαδιανού σας ρυθμού.
- Μην καπνίζετε: Η νικοτίνη είναι διεγερτικό και μπορεί να δυσκολέψει τον ύπνο.
- Να χρησιμοποιείτε το κρεβάτι σας κυρίως για τον ύπνο: Αυτό θα βοηθήσει το μυαλό σας να συνδέει το κρεβάτι με τον ύπνο.
- Μην αγχώνεστε για την αυπνία: Ο φόβος της αϋπνίας μπορεί να την επιδεινώσει. Αν δεν μπορείτε να κοιμηθείτε, σηκωθείτε και κάντε κάτι χαλαρωτικό μέχρι να νιώσετε υπνηλία.
- Συμβουλευτείτε έναν γιατρό εάν έχετε επίμονη αϋπνία: Υπάρχουν πολλές αποτελεσματικές θεραπείες για την αυπνία.
- Αξιολογήστε την χρήση υπνωτικών φαρμάκων: Τα υπνωτικά φάρμακα μπορεί να είναι χρήσιμα βραχυπρόθεσμα, αλλά η μακροχρόνια χρήση μπορεί να οδηγήσει σε εξάρτηση και άλλα προβλήματα.
Γνωστική Συμπεριφορική Θεραπεία για την Αϋπνία (CBT-I):
Η Γνωστική Συμπεριφορική Θεραπεία για την Αυπνία (CBT-I) είναι μια αποτελεσματική θεραπεία για άτομα που πάσχουν από χρόνια αυπνία. Η CBT-I εστιάζει στην αλλαγή αρνητικών σκέψεων και συμπεριφορών που σχετίζονται με τον ύπνο και στη βελτίωση των συνηθειών ύπνου. Έχει αρκετά πλεονεκτήματα με το κυριότερο ότι μπορεί κανείς να εκπαιδευθεί σε αυτήν με μεθόδους αυτοβοήθειας – βιβλιοθεραπείας. Το κύριο μειονέκτημα είναι η δυσκολία ανεύρεσης ειδικών θεραπευτών, ενώ πολλοί ασθενείς δυσκολεύονται να εφαρμόσουν / πειθαρχήσουν στο σχετικά δομημένο πρόγραμμα, οπότε μπορεί να μην τους ταιριάζει η φιλοσοφία του προγράμματος. Αν παρόλα αυτά είστε άνθρωπος που μπορεί και κινητοποιείται μόνος του και είστε εξοικειωμένος με την παρακολούθηση εκπαιδευτικών προγραμάτων αυτομάθησης ή αυτοβοήθειας, η CBT-I μπορεί να σας φανεί χρήσιμη.
Τι περιλαμβάνει η CBT-I:
- Ψυχοεκπαίδευση: Ο θεραπευτής παρέχει πληροφορίες σχετικά με τον ύπνο, την αυπνία και τις αιτίες της.
- Έλεγχος ερεθισμάτων: Ο ασθενής μαθαίνει να συσχετίζει το κρεβάτι μόνο με τον ύπνο και να αποφεύγει δραστηριότητες όπως η τηλεόραση ή η εργασία στο κρεβάτι.
- Περιορισμός ύπνου: Αρχικά, ο χρόνος που περνάει ο ασθενής στο κρεβάτι περιορίζεται για να αυξηθεί η πίεση ύπνου.
- Γνωσιακή αναδιάρθρωση: Ο ασθενής μαθαίνει να αμφισβητεί και να αντικαθιστά τις αρνητικές σκέψεις που σχετίζονται με τον ύπνο με πιο ρεαλιστικές και ισορροπημένες.
- Τεχνικές χαλάρωσης: Ο ασθενής μαθαίνει τεχνικές χαλάρωσης όπως η βαθιά αναπνοή ή η προοδευτική μυϊκή χαλάρωση για να μειώσει το άγχος.
- Υγιεινή ύπνου: Ο ασθενής υιοθετεί καλές συνήθειες ύπνου όπως η διατήρηση ενός σταθερού προγράμματος ύπνου και η αποφυγή καφεΐνης και αλκοόλ πριν τον ύπνο.
Οφέλη της CBT-I:
- Βοηθά τα άτομα να κοιμούνται πιο γρήγορα το βράδυ.
- Αυξάει τη διάρκεια του ύπνου.
- Βελτιώνει την ποιότητα του ύπνου.
- Μειώνει το χρόνο που ξοδεύει ο ασθενής ξύπνιος τη νύχτα.
- Τα οφέλη είναι μακροπρόθεσμα.
- Αξιολόγηση και Τροποποίηση του Θεραπευτικού Πλάνου
Η αξιολόγηση των αποτελεσμάτων είναι απαραίτητη για τη βελτιστοποίηση της αντιμετώπισης. Αυτή περιλαμβάνει:
- Την παρακολούθηση της ποιότητας του ύπνου και της γενικής ευεξίας του ασθενούς.
- Την προσαρμογή του θεραπευτικού πλάνου ανάλογα με τις ανάγκες και την απόκριση του ασθενούς.
Σε κάθε περίπτωση, ο ασθενής με αϋπνία θα πρέπει να είναι σε τακτική επαφή με τον γιατρό του ώστε να αποφύγει την άσκοπη χρήση φαρμάκων που δεν απαιτούνται πλέον, αλλά και να επαναξιολογούνται οι αιτίες της αϋπνίας.
